DEGUM
Diagnostik der Beinvenenthrombose mit praktischen Übungen der Ultraschalldiagnostik DEGUM
Praktischer Kurs
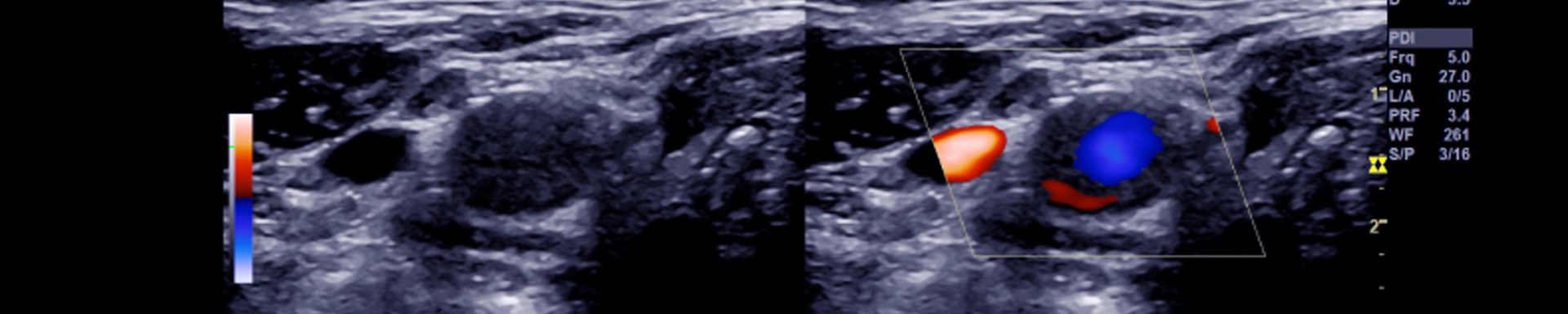
Bei der akuten tiefen Bein- und Beckenvenenthrombose (TVT) handelt es sich um eine partielle oder vollständige Verlegung der Leit- und / oder Muskelvenen durch Blutgerinnsel. Diese neigen zum appositionellen Wachstum und zur Embolisierung in die Lunge. Die frühzeitige Diagnose erlaubt die eventuelle Durchführung einer restitutiven Maßnahme, in jedem Fall aber die Reduktion der unmittelbaren und der langfristigen Folgen.
Eine frühe und schnelle Diagnostik und Therapie sind daher von großer Bedeutung. Neben der klinischen Diagnostik spielen Sonographie-Untersuchungen eine große Rolle.
Inhalt
Der Hand-on Kurs ist auf praktische Übungen in Kleingruppen sowie Fallbesprechungen fokussiert.
Zielgruppe
Ärztinnen und Ärzte
Format
Präsenzveranstaltung mit praktischen Übungen in Kleingruppen
Wissenschaftliche Leitung
Dr. med. Reinhold Horz, DEGUM-Seminarleiter für vaskulären Ultraschall Stufe III, Facharzt für Innere Medizin / Angiologie / Internistische Intensivmedizin, Leiter der Sektion Angiologie im zertifizierten Gefäßzentrum Köln-Merheim, Klinik für Kardiologie des Akademisches Lehrkrankenhaus der Universität zu Köln
Weiterführende Informationen
Qualitätssicherungsmaßnahmen nach § 135 Abs. 2 SGB V zur Ultraschalldiagnostik
AWMF S2k-Leitlinie Diagnostik und Therapie der Venenthrombose und Lungenembolie
Beinvenenthrombose
Beinvenenthrombose: Symptome, Diagnose und Vorbeugung einer tiefen Venenthrombose
Eine Beinvenenthrombose, auch bekannt als tiefe Venenthrombose (TVT), ist ein ernstes medizinisches Problem, bei dem sich in den tiefen Beinvenen Blutgerinnsel (Thromben) bilden. Diese Thromben können den Blutfluss blockieren und schwere Komplikationen wie eine Lungenembolie verursachen. Es ist entscheidend, die Symptome zu erkennen, um eine rechtzeitige Diagnose und Behandlung sicherzustellen. In diesem Artikel werden die Symptome, Diagnosemethoden und Präventionsstrategien einer tiefen Venenthrombose detailliert besprochen.
Was sind die Symptome einer Beinvenenthrombose?
Wie erkennt man eine tiefe Venenthrombose?
Eine tiefe Venenthrombose (TVT) in den Beinvenen kann sich oft schleichend entwickeln. Ein häufiges Symptom ist die Schwellung des betroffenen Beins, die bei Druck empfindlich sein kann. Patienten klagen oft über ein Spannungsgefühl im Unterschenkel oder Bein. Zusätzlich kann die Haut sich rot oder bläulich verfärben und warm anfühlen. Im Gegensatz zu oberflächlichen Venenthrombosen, die die oberflächlichen Venen betreffen, entstehen tiefe Venenthrombosen tiefer in den Muskelschichten und können schwerer zu erkennen sein.
Welche Beschwerden sind typisch bei einer tiefen Beinvenenthrombose?
Bei einer tiefen Beinvenenthrombose treten häufig bestimmte typische Beschwerden auf. Dazu gehören Schmerzen oder ein dumpfes Gefühl im Bein, das besonders beim Gehen oder Stehen schlimmer wird. Betroffene bemerken manchmal auch eine deutliche Vergrößerung der Venen, die krampfaderähnlich aussehen können. Die Beschwerden sind in der Regel auf ein Bein beschränkt und geben oft Anlass zur Sorge einer möglichen Thrombose.
Wie unterscheidet man oberflächliche von tiefen Venenthrombosen?
Oberflächliche Venenthrombosen betreffen die Venen, die näher an der Hautoberfläche liegen und sind leichter zu erkennen als tiefe Venenthrombosen. Bei einer oberflächlichen Thrombose fühlt sich oftmals die betroffene Stelle verhärtet und schmerzhaft an, während bei einer tiefen Venenthrombose die Symptome subtiler sein können und tief in den Beinmuskeln auftreten. Ein deutlicher Unterschied ist das erhöhte Risiko einer ernsthaften Komplikation, wie einer Lungenembolie, bei tiefen Venenthrombosen, da die Gerinnsel tiefer liegen und eher in die Lungenarterie wandern können.
Wie wird eine Beinvenenthrombose diagnostiziert?
Welche Methoden gibt es zur Diagnose einer Venenthrombose?
Zur Diagnose einer Venenthrombose werden mehrere Methoden verwendet. Die häufigsten Methoden umfassen die klinische Untersuchung, bei der der Arzt nach typischen Symptomen sucht, sowie bildgebende Verfahren wie Ultraschall, der die Venenstruktur und den Blutfluss sichtbar macht. Ein weiteres wichtiges diagnostisches Werkzeug sind Bluttests, die das Vorhandensein von Gerinnungsfaktoren im Blut feststellen können, was auf eine Thrombose hinweisen kann.
Was passiert bei Verdacht auf eine tiefe Venenthrombose?
Bei Verdacht auf eine tiefe Venenthrombose ist schnelles Handeln wichtig. Zunächst erfolgt eine gründliche Anamnese und klinische Untersuchung des betroffenen Beins. Häufig wird ein Ultraschall durchgeführt, um das Vorhandensein eines Thrombus zu bestätigen. In einigen Fällen können auch andere bildgebende Verfahren wie eine Venographie oder ein MRT notwendig sein, um die Diagnose zu bestätigen und den genauen Ort der Thrombose zu bestimmen.
Welche Rolle spielen Ultraschall und Bluttests bei der Diagnose?
Ultraschall ist die bevorzugte Methode zur Diagnose einer Beinvenenthrombose. Mit dieser Technik können Ärzte den Blutfluss in den Venen visualisieren und blockierte oder verengte Gefäße identifizieren. Bluttests, wie der D-Dimer-Test, sind ebenfalls wichtig, da sie erhöhte Werte eines Gerinnungsprodukts im Blut erkennen können, was auf eine aktive Blutgerinnung hinweisen könnte. Diese Tests sind besonders nützlich, um die Wahrscheinlichkeit einer Thrombose weiter einzugrenzen.
Wie kann man einer Beinvenenthrombose vorbeugen?
Welche Maßnahmen helfen, eine tiefe Venenthrombose zu verhindern?
Es gibt mehrere Maßnahmen, die helfen können, einer tiefen Venenthrombose vorzubeugen. Eine der besten Methoden ist regelmäßige Bewegung, insbesondere für Menschen, die lange Zeit sitzen müssen, wie bei Reisen oder der Arbeit. Auch darauf zu achten, ausreichend Wasser zu trinken und enge Kleidungsstücke zu vermeiden, kann hilfreich sein. Regelmäßige Beinübungen, wie Beinheben und Fußkreisen, können ebenfalls den Blutfluss in den Beinen fördern und das Thromboserisiko senken.
Was sind die besten Strategien zur Vorbeugung von Beinvenenthrombosen?
Kombinationen verschiedener Strategien bieten den besten Schutz vor Beinvenenthrombosen. Neben regelmäßiger Bewegung und ausreichender Flüssigkeitsaufnahme ist das Tragen von Kompressionsstrümpfen eine effektive Methode zur Vorbeugung. Diese Strümpfe verbessern den Blutfluss, verhindern Stauungen in den Venen und reduzieren das Risiko der Bildung von Blutgerinnseln. Medikamente wie Heparin können in Risikofällen ebenfalls verschrieben werden, um die Blutgerinnung zu hemmen.
Welche Rolle spielen Kompressionsstrümpfe und Medikamente?
Kompressionsstrümpfe üben Druck auf die Beine aus und verbessern den venösen Rückfluss zum Herzen. Dies reduziert das Risiko einer Thrombenbildung in den tiefen Beinvenen. Medikamente wie Heparin oder orale Antikoagulantien werden häufig eingesetzt, um die Blutgerinnung zu verhindern. Sie sind besonders wichtig für Personen mit hohem Risiko, wie nach einer Operation oder bei bestehenden Blutgerinnungsstörungen.
Was sind die Risikofaktoren für eine tiefe Venenthrombose?
Wie erhöhtes Risiko erkennen und reduzieren?
Ein erhöhtes Risiko für eine tiefe Venenthrombose kann bei verschiedenen Personengruppen bestehen. Risikofaktorensind unter anderem Immobilität, lange Flugreisen oder Bettlägerigkeit, Übergewicht, Rauchen, sowie bestimmte Erkrankungen wie Herzinsuffizienz oder Krebs. Das Erkennen dieser Risikofaktoren und die Implementierung von Vorsorgemaßnahmen sind wichtig, um das Thromboserisiko zu reduzieren.
Welche Personen sind besonders gefährdet?
Besonders gefährdet für die Entwicklung einer tiefen Venenthrombose sind ältere Menschen, schwangere Frauen, Menschen mit einer familiären Vorgeschichte von Thrombosen und diejenigen, die kürzlich eine größere Operation durchgemacht haben. Auch Personen mit chronischen Krankheiten wie Diabetes oder Bluthochdruck haben ein höheres Risiko. Die Aufklärung dieser Personen über Vorbeugungsmaßnahmen ist von entscheidender Bedeutung.
Was sind die häufigsten Ursachen für eine tiefe Venenthrombose?
Die häufigsten Ursachen für eine tiefe Venenthrombose sind Bedingungen, die den normalen Blutfluss in den Venen beeinträchtigen. Dazu gehören Verletzungen oder Schäden an den Gefäßwänden, eine veränderte Blutgerinnung durch genetische Faktoren oder Erkrankungen sowie langanhaltendes Sitzen oder Liegen, was den Blutfluss in den Beinen verlangsamt. Ein erhöhtes Risiko besteht auch bei hormonellen Veränderungen, wie sie bei der Einnahme von Antibabypillen auftreten können.
Welche Komplikationen können bei einer Beinvenenthrombose auftreten?
Wie gefährlich ist eine Lungenembolie als Folge einer Venenthrombose?
Eine der gefährlichsten Komplikationen einer tiefen Venenthrombose ist die Lungenembolie. Diese tritt auf, wenn ein Blutgerinnsel oder ein Teil davon sich von der Vene löst und über den Blutkreislauf in die Lunge wandert. Dort kann es eine oder mehrere Lungenarterien blockieren. Eine Lungenembolie ist ein sehr ernsthafter Zustand, der sofortige medizinische Behandlung erfordert, da er lebensbedrohlich sein kann.
Was ist das postthrombotische Syndrom?
Das postthrombotische Syndrom ist eine Folgeerkrankung, die nach einer tiefen Beinvenenthrombose auftreten kann. Zu den Symptomen gehören chronische Schmerzen, Schwellungen, Hautverfärbungen und, in schweren Fällen, die Bildung von Geschwüren am betroffenen Bein. Diese Symptome resultieren aus einer dauerhaften Schädigung der Venenklappen, was zu einem schlechten Blutfluss und ständigen Stauungen im venösen System führt.
Wie kann man Komplikationen effektiv behandeln?
Die Behandlung von Komplikationen einer Beinvenenthrombose erfordert einen multidisziplinären Ansatz. Für akute Komplikationen wie die Lungenembolie werden in der Regel gerinnungshemmende Medikamente verabreicht, um weitere Gerinnselbildung zu verhindern. Das postthrombotische Syndrom wird häufig mit Kompressionsstrümpfen und Schmerzmanagement behandelt. Regelmäßige ärztliche Kontrollen und die Beachtung von Präventionsmaßnahmen sind ebenfalls wichtig, um das Risiko weiterer Komplikationen zu minimieren.
Häufig gestellte Fragen zu dem Thema "Beinvenenthrombose"
Q: Was sind die häufigsten Symptome der tiefen Beinvenenthrombose?
A: Zu den häufigsten Symptome der tiefen Beinvenenthrombose gehören Schwellungen, Schmerzen im Bein, ein Schweregefühl und in einigen Fällen Luftnot. Diese Symptome können allein anhand der typischen Symptome erkannt werden, aber eine genaue Diagnose erfordert oft einen medizinischen Eingriff. Bei Verdacht auf eine tiefe Beinvenenthrombose (TVT) ist es wichtig, schnell einen Arzt aufzusuchen, da eine unbehandelte Thrombose schwerwiegende Komplikationen nach sich ziehen kann, wie beispielsweise eine Lungenembolie. Zur Diagnose einer TVT kann der Arzt verschiedene Verfahren einsetzen. Dazu gehören bildgebende Verfahren wie der Ultraschall (Doppler-Sonographie), der den Blutfluss in den Venen sichtbar macht, oder in bestimmten Fällen eine Phlebographie, bei der Kontrastmittel in die Venen injiziert wird, um diese auf Röntgenbildern darzustellen.
Ein weiteres wichtiges diagnostisches Hilfsmittel ist der D-Dimer-Test, ein Bluttest, der auf das Vorhandensein von Thromboseabbauprodukten hinweist. Ein erhöhter D-Dimer-Wert kann ein Hinweis auf eine Thrombose sein, ist jedoch nicht spezifisch und kann auch bei anderen Erkrankungen erhöht sein. Daher wird dieser Test oft in Kombination mit bildgebenden Verfahren verwendet.
Die Behandlung einer tiefen Beinvenenthrombose zielt darauf ab, das Wachstum des Blutgerinnsels zu verhindern, seine Auflösung zu fördern und Komplikationen zu vermeiden. Die Therapie umfasst in der Regel die Verabreichung von Antikoagulanzien, also gerinnungshemmenden Medikamenten, wie Heparin oder neueren oralen Antikoagulanzien (NOAKs). In einigen Fällen kann ein Thrombolytikum verabreicht werden, um das Blutgerinnsel direkt aufzulösen, insbesondere wenn es sich um eine ausgedehnte Thrombose handelt oder das Risiko einer Lungenembolie hoch ist.
Zusätzlich zur medikamentösen Behandlung können Kompressionsstrümpfe empfohlen werden, um den Blutfluss in den Beinen zu verbessern und Schwellungen zu reduzieren. In seltenen Fällen kann auch ein chirurgischer Eingriff erforderlich sein, um das Blutgerinnsel zu entfernen oder einen Venenfilter einzusetzen, um eine Embolie zu verhindern.
Die Prävention weiterer Thrombosen ist ebenfalls ein wichtiger Bestandteil der Behandlung. Dies umfasst regelmäßige Bewegung, das Vermeiden von langem Sitzen oder Stehen und gegebenenfalls die Anpassung der Medikation, um das Risiko einer erneuten Thrombose zu minimieren.
Q: Wie kann man das Risiko für eine tiefe Beinvenenthrombose verringern?
A: Zur Thromboseprophylaxe gehören regelmäßige Bewegung, das Vermeiden von langer Bettruhe, ausreichende Flüssigkeitszufuhr und das Tragen von Kompressionsstrümpfen. In vielen Fällen kann eine gesunde Lebensweise das Risiko für tiefe Venenthrombosen reduzieren. Zusätzlich zur allgemeinen Lebensstilmodifikation können medizinische Maßnahmen in Betracht gezogen werden, insbesondere bei Personen mit einem höheren Risiko. Dazu gehört die Einnahme von gerinnungshemmenden Medikamenten, die das Blut verdünnen und die Bildung von Blutgerinnseln verhindern. Diese Medikamente sollten jedoch immer unter ärztlicher Aufsicht eingenommen werden, da sie mit Nebenwirkungen verbunden sein können.
Bei längeren Reisen, insbesondere bei Flügen, wird empfohlen, regelmäßig aufzustehen und sich zu bewegen, um die Blutzirkulation zu fördern. Auch das Trinken von ausreichend Wasser ist wichtig, um Dehydration zu vermeiden, die das Thromboserisiko erhöhen kann.
Darüber hinaus kann das Bewusstsein für persönliche Risikofaktoren, wie familiäre Vorbelastung oder bestehende Erkrankungen, dabei helfen, präventive Maßnahmen gezielt zu ergreifen. Regelmäßige ärztliche Untersuchungen und das Besprechen von individuellen Risikofaktoren mit einem Arzt können ebenfalls Teil einer effektiven Thromboseprophylaxe sein.
Insgesamt ist es wichtig, einen ganzheitlichen Ansatz zu verfolgen, der sowohl Lebensstiländerungen als auch, falls notwendig, medizinische Interventionen umfasst. Dies kann dazu beitragen, das Risiko für tiefe Venenthrombosen signifikant zu senken und die allgemeine Gesundheit zu fördern.
Q: Was sind die Ursachen und Behandlungsmöglichkeiten einer Beinvenenthrombose?
A: Die Entstehung einer Thrombose kann durch Faktoren wie Krampfadern, Verletzungen der Gefäßwand oder längere Inaktivität begünstigt werden. Die Therapie der Venenthrombose umfasst oft Medikamente zur Blutverdünnung und Maßnahmen zur Verbesserung des Blutstroms, um einen Verschluss zu verhindern. Regelmäßige Bewegung und das Tragen von Kompressionsstrümpfen können ebenfalls helfen, den Blutfluss zu fördern und das Risiko weiterer Thrombosen zu verringern. In einigen Fällen kann auch ein Eingriff erforderlich sein, um bestehende Blutgerinnsel zu entfernen oder den betroffenen Venenbereich zu behandeln.
Es ist wichtig, die individuellen Risikofaktoren zu berücksichtigen und gegebenenfalls präventive Maßnahmen zu ergreifen, insbesondere bei Personen mit familiärer Vorbelastung oder nach größeren Operationen. Eine frühzeitige Diagnose und Behandlung sind entscheidend, um Komplikationen wie eine Lungenembolie zu vermeiden, die auftreten kann, wenn sich ein Blutgerinnsel von den Beinen löst und in die Lunge wandert.
Patienten sollten bei Verdacht auf eine Thrombose umgehend ärztlichen Rat einholen, da eine schnelle Behandlung das Risiko schwerwiegender Folgen erheblich verringern kann.
Q: Welche Rolle spielen die tiefen Beinvenen bei einer Thrombose?
A: Die tiefen Beinvenen sind entscheidend, da hier oft tiefe Beinvenenthrombosen auftreten. Ein Verschluss in diesen Venen kann den Rückfluss des Blutes zum Herzen behindern und zu Komplikationen wie einer Lungenembolie führen. Tiefe Beinvenenthrombosen (TVT) sind eine ernste medizinische Erkrankung, die eine sofortige Behandlung erfordert, um das Risiko schwerwiegender Komplikationen zu minimieren. Die typischen Symptome einer TVT können Schwellungen, Schmerzen und Rötungen im betroffenen Bein umfassen. In einigen Fällen kann die Haut auch wärmer als üblich sein.
Die Diagnose einer TVT erfolgt in der Regel durch bildgebende Verfahren wie Ultraschall, die helfen, den Blutfluss in den Venen zu visualisieren und Blutgerinnsel zu identifizieren. Bei Verdacht auf eine Lungenembolie können zusätzlich CT-Scans oder eine Lungenperfusionsszintigraphie durchgeführt werden.
Die Behandlung einer tiefen Beinvenenthrombose zielt darauf ab, das Blutgerinnsel aufzulösen oder seine Ausbreitung zu verhindern. Antikoagulanzien, auch Blutverdünner genannt, sind die häufigste Therapieform und helfen, die Bildung weiterer Gerinnsel zu verhindern. In schweren Fällen kann eine Thrombolyse, eine medikamentöse Auflösung des Blutgerinnsels, oder ein chirurgischer Eingriff notwendig sein.
Vorbeugende Maßnahmen sind besonders wichtig für Menschen mit erhöhtem Risiko für Thrombosen, wie zum Beispiel Personen, die sich kürzlich einer Operation unterzogen haben, längere Zeit immobilisiert sind oder bestimmte gesundheitliche Bedingungen haben. Empfehlungen umfassen das Tragen von Kompressionsstrümpfen, regelmäßige Bewegung und, in einigen Fällen, die prophylaktische Einnahme von Antikoagulanzien.
Ein gesunder Lebensstil mit ausreichender Bewegung, gesunder Ernährung und Vermeidung von Rauchen kann ebenfalls dazu beitragen, das Risiko einer Thrombose zu verringern.
Q: Was ist das Ziel der Therapie bei einer tiefen Beinvenenthrombose?
A: Das Hauptziel der Therapie ist es, den Blutfluss wiederherzustellen und Komplikationen wie eine Lungenembolie zu verhindern. Dazu werden blutverdünnende Medikamente und in einigen Fällen chirurgische Eingriffe eingesetzt. Darüber hinaus kann die Therapie auch physikalische Maßnahmen wie Kompressionsstrümpfe oder intermittierende pneumatische Kompression umfassen, um die Blutzirkulation zu unterstützen und das Risiko weiterer Thrombosen zu verringern. In einigen Fällen kann der Einsatz von Kathetern oder Filtergeräten in den großen Venen notwendig sein, um Blutgerinnsel zu entfernen oder zu verhindern, dass sie in die Lunge wandern.
Begleitend zur medikamentösen und chirurgischen Behandlung ist es wichtig, dass der Patient seinen Lebensstil anpasst. Dazu gehören regelmäßige körperliche Aktivität, eine ausgewogene Ernährung und das Vermeiden von Risikofaktoren wie Rauchen oder übermäßigem Alkoholkonsum. Die Patienten sollten zudem regelmäßig ärztliche Kontrollen wahrnehmen, um den Therapieerfolg zu überwachen und mögliche Nebenwirkungen frühzeitig zu erkennen.
Die enge Zusammenarbeit zwischen dem Patienten und den behandelnden Ärzten ist entscheidend für den Therapieerfolg. Eine individuelle Anpassung der Behandlung und eine umfassende Aufklärung über die Erkrankung und ihre Therapieoptionen können dazu beitragen, das Risiko von Komplikationen weiter zu minimieren und die Lebensqualität der Betroffenen zu verbessern.
Q: Welche Rolle spielen D-Dimere bei der Diagnose einer Thrombose?
A: D-Dimere sind ein wichtiger Biomarker bei der Diagnose einer Thrombose. Erhöhte Werte können auf die Entstehung einer Thrombose hinweisen, sind aber nicht spezifisch und müssen durch weitere Tests bestätigt werden. D-Dimere sind Abbauprodukte von Fibrin, das bei der Blutgerinnung gebildet wird. Wenn der Körper ein Blutgerinnsel abbaut, entstehen D-Dimere, die dann im Blut nachgewiesen werden können. Ein erhöhter D-Dimer-Spiegel kann auf das Vorhandensein eines aktiven Gerinnungs- und Abbauprozesses hinweisen, was bei Verdacht auf eine Thrombose oder Lungenembolie von Bedeutung ist.
Es ist jedoch wichtig zu beachten, dass erhöhte D-Dimer-Werte nicht nur bei Thrombosen auftreten können. Verschiedene andere Faktoren und Zustände, wie Operationen, Entzündungen, Infektionen, Trauma, Schwangerschaft und fortgeschrittenes Alter, können ebenfalls zu erhöhten Werten führen. Deshalb ist der D-Dimer-Test eher ein Ausschlusstest. Ein normaler D-Dimer-Wert kann helfen, eine Thrombose oder Lungenembolie auszuschließen, während ein erhöhter Wert weitere diagnostische Maßnahmen, wie Ultraschalluntersuchungen oder bildgebende Verfahren, erforderlich machen kann, um die genaue Ursache zu ermitteln.
Daher sollte die Interpretation von D-Dimer-Werten immer im Kontext der klinischen Symptomatik und weiterer diagnostischer Verfahren erfolgen, um eine präzise Diagnose zu stellen und die geeignete Behandlung einzuleiten.
Q: Was versteht man unter dem postthrombotischen Syndrom (PTS)?
A: Das postthrombotische Syndrom ist eine häufige Komplikation nach einer Thrombose, bei der es zu dauerhaften Beschwerden wie Schwellungen, Schmerzen und Hautveränderungen in der betroffenen Extremität kommt. Die Behandlung konzentriert sich auf die Linderung der Symptome und die Verbesserung der Lebensqualität. Zu den häufigsten Behandlungsansätzen gehören das Tragen von Kompressionsstrümpfen, um den venösen Rückfluss zu unterstützen und Schwellungen zu reduzieren. Physiotherapie kann ebenfalls hilfreich sein, um die Beweglichkeit zu verbessern und die Muskelkraft zu erhalten. In einigen Fällen können Medikamente zur Schmerz- und Entzündungslinderung eingesetzt werden.
Es ist auch wichtig, Risikofaktoren für weitere Thrombosen zu minimieren. Dazu gehört das Aufrechterhalten eines gesunden Lebensstils mit regelmäßiger Bewegung und einer ausgewogenen Ernährung. Bei Übergewicht kann eine Gewichtsreduktion helfen, den Druck auf die Venen in den Beinen zu verringern.
In schwereren Fällen kann eine chirurgische Intervention in Betracht gezogen werden, um den Blutfluss zu verbessern. Dies ist jedoch in der Regel nur dann erforderlich, wenn konservative Maßnahmen nicht ausreichend sind.
Regelmäßige Kontrolluntersuchungen beim Arzt können dazu beitragen, den Verlauf des postthrombotischen Syndroms zu überwachen und die Behandlung gegebenenfalls anzupassen. Betroffene sollten darauf achten, Symptome wie zunehmende Schmerzen oder Schwellungen rasch abklären zu lassen, um Komplikationen zu vermeiden.
Insgesamt ist eine frühzeitige Diagnose und konsequente Behandlung entscheidend, um die Lebensqualität zu erhalten und die Auswirkungen des postthrombotischen Syndroms zu minimieren.
Q: Wie hängen Krampfadern mit tiefer Beinvenenthrombose zusammen?
A: Krampfadern können das Risiko für tiefe Beinvenenthrombosen erhöhen, da sie den Blutfluss in den Beinen stören und zu einem Rückstau des Blutes führen können. Eine gute Pflege und ggf. medizinische Behandlung von Krampfadern können helfen, das Risiko zu reduzieren. Regelmäßige Bewegung und das Vermeiden von langem Sitzen oder Stehen können ebenfalls dazu beitragen, den Blutfluss in den Beinen zu verbessern. Kompressionsstrümpfe sind eine weitere effektive Maßnahme, um den Druck auf die Venen zu verringern und den Bluttransport zum Herzen zu unterstützen. In einigen Fällen kann eine ärztliche Behandlung, wie Sklerotherapie oder Laserbehandlungen, notwendig sein, um die Krampfadern zu entfernen oder zu veröden. Eine frühzeitige Konsultation mit einem Facharzt kann helfen, individuelle Risikofaktoren zu identifizieren und einen geeigneten Behandlungsplan zu erstellen. Es ist wichtig, auf Anzeichen einer Thrombose zu achten, wie Schwellungen, Schmerzen oder Verfärbungen, und bei Verdacht sofort medizinischen Rat einzuholen.
Q: Welche Komplikationen können bei einer unbehandelten Beinvenenthrombose auftreten?
A: Unbehandelte Beinvenenthrombosen können zu schweren Komplikationen wie einer Lungenembolie, chronischen Schmerzen oder dem postthrombotischen Syndrom führen. Eine rechtzeitige Behandlung ist entscheidend, um diese Komplikationen zu verhindern. Um das Risiko solcher Komplikationen zu minimieren, ist es wichtig, bei Verdacht auf eine Beinvenenthrombose umgehend ärztlichen Rat einzuholen. Zu den Symptomen einer Thrombose können Schwellungen, Schmerzen, Rötungen und Überwärmung des betroffenen Beins gehören. Die Diagnose wird in der Regel durch eine Ultraschalluntersuchung bestätigt.
Die Behandlung einer Thrombose zielt darauf ab, die Blutgerinnsel aufzulösen oder deren Wachstum zu stoppen. Dies kann durch die Gabe von Antikoagulantien, also Blutverdünnern, erfolgen. In manchen Fällen kann auch eine Thrombolyse, bei der Medikamente direkt in das Blutgerinnsel verabreicht werden, notwendig sein. Zusätzlich kann das Tragen von Kompressionsstrümpfen empfohlen werden, um die Blutzirkulation zu fördern und Schwellungen zu reduzieren.
Langfristig ist es wichtig, Risikofaktoren zu minimieren, um das Auftreten weiterer Thrombosen zu verhindern. Dazu gehören regelmäßige Bewegung, Gewichtsmanagement, ausreichende Flüssigkeitszufuhr und das Vermeiden von langem Sitzen oder Stehen. Bei Personen mit erhöhtem Risiko kann auch eine langfristige medikamentöse Prophylaxe in Erwägung gezogen werden.
Eine enge Zusammenarbeit mit dem behandelnden Arzt und regelmäßige Kontrolluntersuchungen sind entscheidend, um den Gesundheitszustand zu überwachen und die Therapie gegebenenfalls anzupassen.